Ärztliche Psychotherapie (2009) 4:171-174
Ärztliche Psychotherapie und Psychosomatische Medizin
© Schattauer 2009
Tue Gutes - und sprich
darüber!
Zum Dokumentationssystem Psychosomatische
Medizin (DSP)
B. Palmowski
Als Fachärzte für Psychosomatische Medizin und Psychotherapie sind wir in der
Regel davon überzeugt, gute Arbeit zu leisten. Die meisten unserer Patienten
teilen diese Sicht bestimmt. Für Partner in Gesundheitswesen, Politik und
Öffentlichkeit gilt das nur sehr bedingt. Oft wissen sie nicht einmal, wer wir
sind, geschweige denn, was wir tun. Es besteht weitgehende Unklarheit darüber,
was das für Menschen sind, die wir behandeln, an welchen Krankheiten sie
leiden, wie schwer sie erkrankt sind, wie sie mit ihren Krankheiten umgehen, mit
welchen Methoden wir sie therapieren und ob wir ihnen wirklich helfen können.
Im Praxisalltag hören wir meist zu, nehmen auf, fühlen mit und stellen uns
ganz auf den einzelnen Patienten mit seinem persönlichen Schicksal ein.
Beruflich ist es etwas zutiefst Befriedigendes, sich voll auf den jeweiligen
Kranken in seiner Individualität und Einzigartigkeit konzentrieren zu können,
ihn zu verstehen. Als Ärzte sind wir jedoch nicht ausschließlich für die
seelisch-geistige Sphäre zuständig, sondern gleichermaßen für das
körperliche, sinnlich greifbare Leiden des Patienten. Und so sehr wir in der
psychosomatischen Facharztweiterbildung auch den hermeneutisch-sprachlichen
Zugang zum Kranken erlernen, so unverzichtbar bleibt der empirische
Erkenntnisansatz. Das Besondere der meist rezeptiven Beziehungsarbeit mit dem
Patienten in einem geschützten, abgeschirmten Raum macht es uns vielleicht
schwerer als den Ärzten anderer Fachgebiete, die spannungsreiche Realität, in
der wir uns selbst bewegen, aktiv verändernd zu begreifen und zu gestalten. Der
verführerische regressive Sog im analytisch-psychotherapeutischen Elfenbeiturm
könnte auf die Dauer die eigene Existenz gefährden, wenn wir darauf
verzichten, die Psychosomatische Medizin aktiv in der sich zuspitzenden
gesellschaftlichen Gemengelage zu vertreten und weiterzuentwickeln. Wir brauchen
eine systematische wissenschaftliche Erfassung und Durchdringung des
Versorgungsgeschehens im Fachgebiet. Es gilt der Satz: "Miß es oder
vergiß es!"
Unruhige Zeiten
Das Gesundheitswesen befindet sich in einer dramatischen Entwicklungsphase mit tiefgreifenden Umbrüchen und grundlegenden Neustrukturierungen. So wird das bisherige einheitliche kollektive Vertragssystem in der ambulanten kassenärztlichen Versorgung voraussichtlich durch eine Vielzahl selektiver Verträge zumindest ergänzt, ungünstigenfalls ersetzt. Die Bedingungen werden dann durch einen harten, vermutlich großenteils ökonomischen Wettbewerb geprägt sein. Während Generationen niedergelassener Ärzte ihre Patienten unter dem sicheren Schild der KV behandeln konnten, wird sich künftig wohl jeder immer wieder aufs Neue um akzeptable und auskömmliche Konditionen bemühen müssen. Wie kritisch die Kostenträger demnächst die Angebote der verschiedenen Leistungserbringer im Gesundheitswesen prüfen werden, zeigt der GEK Gesundheitsreport 2007 1) mit dem Schwerpunkt Psychotherapie. Die Überprüfung psychotherapeutischer Kurzzeitbehandlungen im Hinblick auf das Inanspruchnahmeverhalten der Patienten vor, während und nach Therapie hat ergeben, dass diese Form der Intervention offensichtlich ohne nennenswerten Effekte bleibt und somit ihre Zweckmäßigkeit infrage stehen könnte. Auch wenn diese Studie und ihr Ergebnis Anlass zu vielfältigen Diskussionen gewesen sind, so sollten wir sie doch als ein Signal verstehen, das die Entschlossenheit der Kostenträger im Hinblick auf einen rationalen Einsatz finanzieller Ressourcen verdeutlicht. Darüberhinuas steht, sozusagen von Amts wegen, eine grundsätzliche Evaluation jener Instrumente an, mit denen wir unsere Alltagspraxis bestreiten. Seitens der Kassenärztlichen Bundesvereinigung ist die Überprüfung von Zweckmäßigkeit und Wirksamkeit der wissenschaftlich anerkannten Verfahren im Rahmen der Richtlinienpsychotherapie geplant. Auf das Ergebnis darf man gespannt sein. Zum jetzigen Zeitpunkt ist noch gar nicht absehbar, wie sich das auf Indikationskatalog, Kontingente und Genehmigungspraxis auswirken könnte. Eine weitere, unmittelbar praxisrelevante Veränderung ist die jetzt gesetzlich verankerte Verpflichtung der Kassenärzte zur Einführung eines Qualitätsmanagements. Es dürfte klar sein, dass es sich hierbei nicht nur um eine bürokratische Schikane handelt mit dem Ziel, Ärzten das Leben schwer zu machen. Ein wesentliches Moment ist die Entwicklung "ergebnisbezogener Qualitätsindikatoren". Es geht somit um die Messung der Güte ärztlicher Leistung. Also wird auch hier auf die Resultate medizinischer Behandlung fokussiert. Der nächste Schauplatz dramatischer Veränderungen ist die ärztliche Vergütung. Jeder weiß, dass die jetzige EBM-Reform mit Sicherheit nicht die letzte war. Es vergeht kaum ein Tag, an dem wir nicht mit neuen Gedankenspielen oder gar Planungen im Hinblick auf modifizierte oder gar völlig neue Budgetierungen und Regulierungen konfrontiert werden. Es sollte uns zu denken geben, dass uns seitens der KBV-Spitze wiederholt vorgehalten worden ist, dass es zum ambulanten Versorgungsgeschehen in der Psychosomatischen Medizin und Psychotherapie einfach zu wenig Daten gibt. Wie sollen wir dann höhere Bewertungen für unsere fachärztlichen Leistungen herausverhandeln können? Gleiches gilt für die anstehende Reform der GOÄ. Auch hier hätten wir mit einer überzeugenden Datenbasis bessere Verhandlungschancen
Geschichte wird gemacht
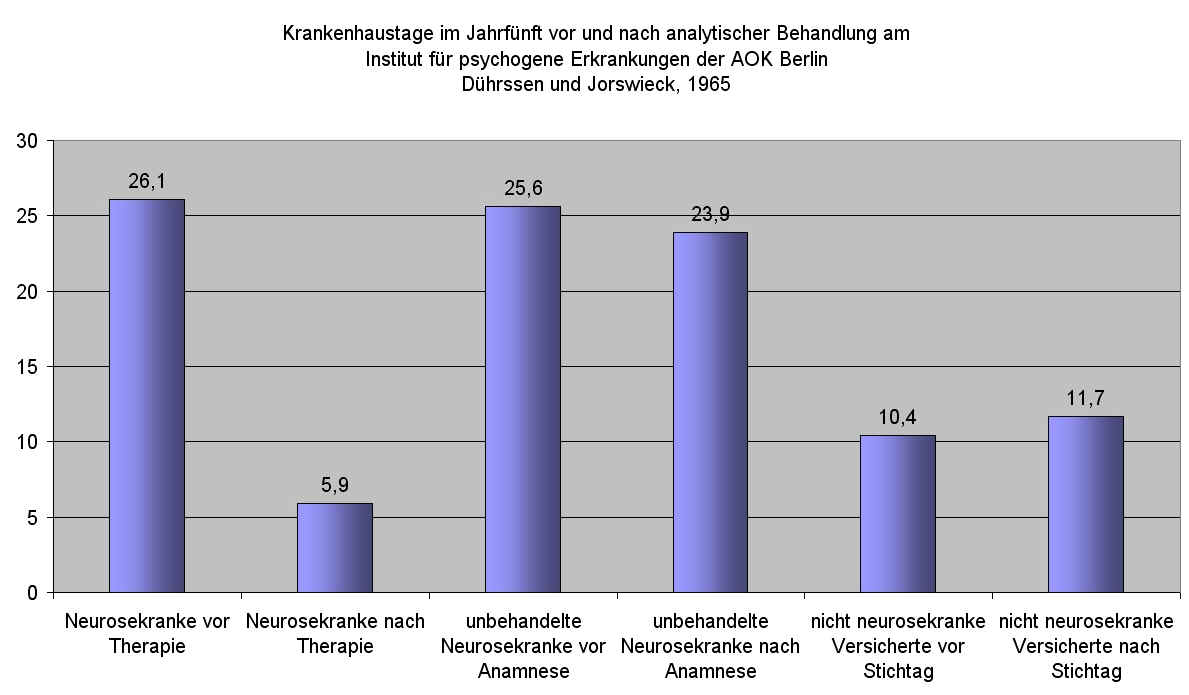
Die Bundesrepublik nimmt in Qualität und Zugang zur psychotherapeutischen Versorgung international einen Spitzenplatz ein. Manch psychotherapeutisch tätiger ärztlicher Kollege und auch psychologischer Therapeut mag das heute als selbstverständlich empfinden und gut davon leben. Psychotherapie auf Krankenschein ist aber in Deutschland nicht vom Himmel gefallen wie das Mannah in der Wüste. Es brauchte viele Jahre konsequenter und erfolgreicher, sowohl wissenschaftlicher wie auch berufspolitischer Arbeit, bis 1967 die ersten Psychotherapierichtlinien in Kraft traten. Vorausgegangen war 1965 die Veröffentlichung der bahnbrechende Arbeit von Dührssen und Jorswieck aus dem Institut für psychogene
Erkrankungen der AOK Berlin mit dem Titel "Empirisch-statistische Untersuchung zur Leistungsfähigkeit psychoanalytischer Behandlung" 2). Der von den Autoren nachgewiesene eklatante Rückgang von Krankenhaustagen bei neurosekranken Patienten durch eine analytische Behandlung (Abb. 1) war wesentliche Voraussetzung für die Aufnahme dieser ärztlichen Leistung in den Katalog der gesetzlichen Krankenversicherung. Mit der Integration der Psychoanalyse als Krankenbehandlung in den Kanon der Krankenkassenleistungen wurde ein echter Meilenstein in der sozialen und medizinischen Geschichte gesetzt. Letztlich entscheidend für diesen epochalen Schritt war der Beleg für die Effizienz der Behandlungsmethode. Die Lektüre der genannten Arbeit in Dührssens Buch "Analytische Psychotherapie in Theorie, Praxis und Ergebnissen" ist auch heute noch hochinteressant.
An dieser Stelle sei ein aktueller Erfolg in der Entwicklung der Psychosomatischen Medizin und Psychotherapie erwähnt. Gewiss ist er in Dimension und Relevanz keinesfalls mit dem vergleichbar, was wir Dührssen verdanken. Gleichwohl hat er für den Praxisalltag in der Patientenbehandlung nicht geringe Bedeutung. Es geht um die Einführung des Zeittaktes als übergreifendem Budget durch die Neuordnung der vertragsärztlichen Vergütung zum 1. Januar 2009. Erstmals in der Geschichte des Fachgebiets sind wir als niedergelassene Fachärzte für Psychosomatische Medizin und Psychotherapie in der Lage, nicht nur Art, Frequenz und Umfang, sondern auch die Dauer der Behandlung unserer Patienten selbstständig zu entscheiden 3). Die Zeit des oft belächelten "Facharztes für tiefenpsychologisch fundierte Psychotherapie" ist vorbei. Es war nicht ohne Unternehmungsgeist und Wagemut, als sich 2007 15 Praxen entschlossen, gemeinsam mit der Kassenärztlichen Vereinigung und den Krankenkassen Berlins ein Modellprojekt auf den Weg zu bringen, das diese jetzt bundesweit gültige Systematik vorwegnahm und im medizinischen Versorgungsalltag erprobte 4). In der nächsten Etappe gilt es nun, nicht nur die bisher unbefriedigende Bewertung der Facharztleistungen des Kapitels 22, sondern ebenso das nicht akzeptable gegenwärtige Zeitbudget zu korrigieren. Das geht bekanntermaßen nur über Verhandlungen. Hierfür braucht es Argumente und Fakten. Deswegen haben wir das Dokumentationssystem Psychosomatische Medizin (DSP) entwickelt.
Essentials
Wenn ein System zur Dokumentation und Qualitätssicherung eine reelle Chance haben soll, muss es einige grundsätzliche Anforderungen erfüllen. Aus diesem Grunde haben wir beim DSP auf folgende Punkte geachtet.
1. Das System muss so einfach wie möglich sein. Zusätzliche komplexe Software oder Hardware mit aufwändiger Installation und Schulung würde die Arztpraxis nur zusätzlich belasten und die Akzeptanz eines solchen Instruments kritisch einschränken.
2. Es muss preisgünstig sein. Die Honorarsituation ist schwierig, viele psychotherapeutisch tätige Ärzte sind am hinteren Ende der ärztlichen Einkommensskala.
3. Das System muss im Praxisalltag robust sein. Störanfälligkeit ist mit einem regulären Praxisablauf nicht kompatibel.
4. Vollständige EDV-Basierung ist ein Muss. Die Verwendung von Papier würde unweigerlich zu sich auftürmenden und letztlich unbezwingbaren Papierbergen führen. Großer Frust wäre bald die Folge.
5. Wir wollen ein Instrument, welches das Versorgungsgeschehen kontinuierlich erfasst. Es ist eine durchgehende Qualitätssicherung angestrebt, die auch Längsschnittanalysen zulässt.
6. Das System muss in der praktischen Anwendung für Patient und Arzt gleichermaßen akzeptabel sein. Der zusätzliche Aufwand an Zeit und Energie für den Patienten muss im Rahmen bleiben. Gleiches gilt für den anwendenden Arzt.
7. Hierfür ist die technische Integration in die laufende Praxissoftware erforderlich. Diese Einbindung verhindert eine sonst entstehende doppelte Buchführung mit kaum zumutbarer Mehrbelastung.
8. Inhaltlich muss das System die Erfassung von Morbidität und fachspezifischem Leistungsbedarf ermöglichen. Wir wollen objektiv klären, an welchen Krankheiten unserer Patienten leiden, wie schwer sie erkrankt sind und welche Leistungen wir zur Behandlung benötigen.
9. Zur Dokumentation der Qualität unserer Leistung sind die bereits oben erwähnten in den Richtlinien zum Qualitätsmanagement geforderten "ergebnisbezogenen Qualitätsindikatoren" notwendig. Verwendbar sind hier sowohl objektive Kriterien wie beispielsweise das Inanspruchnahmeverhalten oder auch subjektive Kriterien, die per Test abgefragt werden können.
10. Die entstehenden Daten müssen, wenn wir sie zur fachlichen Interessenvertretungen nutzen wollen, Kosten/Nutzen-Berechnungen ermöglichen. Die hohe Effizienz der Versorgung im Rahmen unseres Fachgebietes muss deutlich gemacht werden können.
11. Für die Zukunft sollte unser System auch für andere Fachgebiete offen sein. Gleiches gilt für andere Sektoren im Gesundheitswesen, wie den stationären Bereich.
Diese klaren Vorgaben waren von Beginn an entscheidend und haben unter Einbeziehung der Anregungen und Rückmeldungen von zahlreichen Kolleginnen und Kollegen zu dem jetzigen Ergebnis geführt.
Zahlen und Schicksale
Wie können wir wichtige Aspekte der Lebenssituation des Patienten und medizinisch relevante Inhalte seiner Leidensgeschichte einer erfahrungswissenschaftlichen Betrachtung zugänglich machen? Ein erstes Konzept in diesem Sinne hatten Heuft und Senf in Form der Psy-BaDo vorgelegt. Das jetzt zur Verfügung stehende System ist stärker auf die Fragen der fachärztlichen Versorgung in der Psychosomatischen Medizin hin konzentriert. Es umfasst 2 x 2 Formulare, 2 für den Patienten und 2 für den Arzt.
Die beiden Formulare für den Patienten sind der Patientenfragebogen (PFB) und die ICD Rating Scale (ISR). Sie werden über einen kleinen Handcomputer ausgefüllt.
Mit dem Patientenfragebogen (PFB) werden als erstes Angaben des Patienten über Zuweisungsweg, Geschlecht, Nationalität aufgenommen. Weiterhin können wir hier seine Lebenssituation bezüglich Haushalt, Partnerschaft, Kinderzahl sowie Erwerbstätigkeit erfassen. Auch werden hier sozialmedizinisch wichtige Gesichtspunkte wie Arbeitsunfähigkeit und Erwerbsunfähigkeit abgefragt. Wesentlicher Inhalt sind darüberhinaus die Angaben zur Inanspruchnahme medizinischer Leistungen wie die Anzahl besuchter Haus- und Fachärzte, die Häufigkeit von Arztkonsultationen, Krankenhausaufenthalte, absolvierte Rehabilitationsmaßnahmen und apparative medizinische Eingriffe. Da Patienten erfahrungsgemäß nur unzureichend über bestimmte definierte medizinische Sachverhalte wie Arbeitsunfähigkeit, Erwerbsunfähigkeit oder über den Begriff des Facharztes informiert sind, empfiehlt es sich, die Eingaben während der Anamneseerhebung selbst vorzunehmen oder über entsprechend geschultes Fachpersonal durchführen zu lassen.
Der ICD 10 Symptom Rating (ISR) 6) ist ein standardisierter Testfragebogen, der vor allem auf die psychische und psychosomatische Symptomatik fokussiert. Im Gegensatz zu vielen anderen vergleichbaren Produkten ist er lizenzfrei und verursacht somit keine zusätzlichen laufenden Kosten. Der ISR wird vom Patienten selbstständig, beispielsweise im Wartezimmer, ausgefüllt.
Zu den Aufgaben des Arztes zählt die Eingabe der ICD-codierten Diagnosen in das entsprechende Formular. Dies geschieht an einem üblichen Rechner, in der Regel sicherlich dem Praxiscomputer. Für die Erfassung der Morbidität in unserem Fachgebiet ist es unerläßlich, hier auch die ärztlich diagnostizierten somatischen Erkrankungen der Patienten einzugeben. Es ist für die künftige Entwicklung entscheidend, daß wir das komplexe psychische und somatische Erkrankungsgeschehen unserer Patientenpopulation korrekt dokumentieren.
Weiterhin werden vom Arzt oder einer Helferin die selbst veranlassten Leistungen wie zum Beispiel Überweisungen, Krankenhauseinweisungen oder Medikamentenverordnungen sowie die selbst erbrachten ärztlichen Leistungen am Computer eingegeben. Darüber hinaus wird die Anzahl der persönlichen Arzt-Patientenkontakte erfasst.
Das Programm ist in 12-Monats-Intervallen getaktet. Jeweils nach Ablauf eines Jahres steht also die aktuelle Eingabe der gleichen Parameter an.
Falls gewünscht, kann das System problemlos durch zusätzliche Testinstrumente erweitert werden. Insofern ist trotz der strengen Grundstruktur eine große individuelle Flexibilität möglich.
Die aufgenommenen Inhalte sind im Grunde selbstverständlicher Bestandteil jeder ärztlichen Anamneseerhebung. In der Regel gehen sie unmittelbar in die alltägliche Diagnostik und Therapie mit ein. Auch wenn sie in der jetzt kondensierten Form zunächst als rein nüchternes Zahlenmaterial imponieren, so können wir auf diese Weise doch eine Vielzahl unterschiedlichster persönlicher Schicksale und Krankengeschichten in Eckpunkten medizinisch erfassen und einer systematischen Analyse zuführen.
Fahrplan
Nach intensiven Vorbereitungen konnte die Arbeitsgruppe der DGPM in enger Kooperation mit der Cibait AG im Dezember 2007 eine erste Version des Dokumentationssystems vorlegen. Wie bei jeder neuen Software so haben sich auch bei uns Fehler und Problempunkte erst im regulären Alltagsgebrauch gezeigt. Auf Grund von redaktionellen und inhaltlichen Korrekturen wurden drei Updates erforderlich. Eingeflossen sind in diese auch die Ergebnisse der drei bisher durchgeführten Workshops im Kollegenkreis. Die zahlreichen wertvollen inhaltlichen und technischen Anregungen der Kolleginnen und Kollegen, aber auch konstruktive Kritik, waren für den bisherigen Erfolg des Projektes unverzichtbar.
Auf vielfältigen Wunsch hin können DGPM und Cibait AG jetzt sogar eine Testversion des Programms zur Verfügung stellen. Unverbindlich und kostenfrei kann jedes DGPM-Mitglied das System 90 Tage lang kennenlernen.
Das Werkzeug ist fertig zum Gebrauch. In die Hand nehmen muß es jeder selbst. Wie sagt Erich Kästner so treffend: "Es gibt nicht Gutes, außer man tut es."
1) Grobe TG, Dörning H, Schwartz FW: GEK-Report ambulant-ärztliche Versorgung 2007. Schwerpunkt Psychotherapie. Asgard-Verlag 2007
2) Dührssen A, Jorswieck E (1965) Eine empirisch-statistische Untersuchung zur Leistungsfähigkeit psychoanalytischer Behandlungen. Nervenarzt 36: 166-169
3) Panitz N: Im Aufwind ... Ärztliche Psychotherapie 2008 4:289
4) Goeldel A: Berliner Modellprojekt Kapitel 22 - Start in die fachärztliche Therapiefreiheit geglückt. Ärztliche Psychotherapie 2008 3: 113-113.
5) Heuft G, Senf W: Qualitätssicherung in der Psychotherapie. Thieme 1998
6) Tritt K, von Heymann F, Zaudig M, Zacharias I, Söllner W, Loew T(2008): Entwicklung des Fragebogens "ICD-10-Symptom-Rating" (ISR)
Zeitschrift für Psychosomatische Medizin und Psychotherapie: 54, No. 4., pp. 420-429.
Dr. med. Bernhard Palmowski
DGPM - Landesverband Berlin/Brandenburg
Droysenstr. 5
10629 Berlin
Tel.: 030 324 18 44
Fax: 030 324 18 22
e-mail: info@palmowski.de