Ärztliche Psychotherapie (2012) 7:118-125
Ärztliche Psychotherapie und Psychosomatische Medizin
© Schattauer 2009
Morbidität in der
ambulanten Psychosomatischen Medizin
und Psychotherapie
B. Palmowski, Berlin
Die Psychosomatische Medizin und Psychotherapie ist in Forschung, Lehre und Versorgung heute fester Bestandteil des Gesundheitssystems in der Bundesrepublik Deutschland. Nach Jahrzehnten äußerst erfolgreicher und dynamischer Entwicklung erhebt sich die Frage nach den Schwerpunkten, Zuständigkeiten und Grenzen des Fachgebiets. Neben wichtigen theoretischen und konzeptionellen Gesichtspunkten ist hierbei natürlich die über Jahre entstandene Versorgungswirklichkeit von besonderer Bedeutung. Eine umfassende empirische Datenbasis zu den behandelten Erkrankungen läßt inzwischen die gut begründete Abgrenzung vom Fachgebiet Psychiatrie und Psychotherapie zu (1). Allerdings stammt das bisher veröffentlichte Zahlenmaterial ganz überwiegend aus dem stationären Sektor (2). Gleichwohl findet ein großer Teil der Patientenversorgung im ambulanten Setting statt. Daten hierzu sind insofern von hoher Relevanz.
Mit dem "Dokumentationssystem Psychosomatische Medizin für die ambulante Versorgung (DSP©)" sind wir jetzt in der Lage, Befunde zum Morbiditätsgeschehen auch in der ambulanten Versorgung vorzulegen. Die Erfassung von Patientenmerkmalen zu Soziodemografie, ICD-codierten Erkrankungen, Inanspruchnahme, subjektiver Beeinträchtigung und realisiertem Leistungsbedarf hat inzwischen die Akkumulation einer ebenso breiten wie tiefen Datenbasis ermöglicht; siehe auch Heft 4, 2009 dieser Zeitschrift (3). In der folgenden Darstellung sollen die bei den untersuchten Patienten gestellten Diagnosen einer genaueren Betrachtung und Bewertung unterzogen werden.
Methodik
Das DSP besteht aus
insgesamt vier Formularen: 1. Fragebebogen zu Sozialdaten und medizinischer
Inanspruchnahme, 2. ICD10-Symptom-Rating (ISR), 3. Liste der ICD-codierten
Diagnosen, 4. Liste der vom Arzt selbst erbrachten und extern veranlaßten
medizinischen Leistungen. Die Daten werden alle zwölf Monate erhoben und
beziehen sich auf den zurückliegenden Zwölfmonatszeitraum. Erfaßt werden
grundsätzlich sämtliche in der kooperierenden Einrichtung versorgten Patienten
im Rahmen der regulären administrativen Abläufe und anamnestischen Abklärung.
Einführungsjahr war 2008. Aktuell wird das Dokumentationssystem von 30 Ärzten
eingesetzt. Die Zahl der nach üblicher Aufklärung die Teilnahme ablehnenden
Patienten liegt bei unter einem Prozent.
Patientenpopulation
Der Datenbestand zum
Zeitpunkt der unten dargestellten Erhebung umfaßt 3502 Patienten. 45,07 % der
Patienten kommen auf eigene Initiative, überweisen sind von Hausärzten 22,96
%, Fachärzten für Innere Medizin 6,51 %, Fachärzten für Psychiatrie 2,95 %
und anderen Fachärzten 4,43 %. Auf Empfehlung einer Klinik kommen 2,81 % der
Patienten. Das durchschnittliche Alter der Patienten liegt bei 42 Jahren. 21,32
% sind bis 30 Jahre, 50,92 % zwischen 30 und 50 Jahren und 27,76 % über 50
Jahre alt. Die Staatsbürgerschaft ist bei 93,59 % deutsch. 40,01 % sind
männlich, 59,99 % weiblich. 38,40 % haben Abitur/Fachabitur od. vergl., 34,15 %
Realabschluß/polytechn. Obersch., 21,55 % Hauptschulabschl., 3,45 %
Sonderschul- oder keinen Schulabschluß. 51,17% verfügen über eine
abgeschlossene Lehre/Fachschulausbild., 20,98 über einen
Universitäts-/Fachhochschulabschl., 14,75 sind ungelernt/ohne Berufsausbildung
und 3,57 % befinden sich noch in Ausbildung. Ihren Lebensunterhalt bestreiten
50,67 % durch Arbeitstätigkeit, 19,00 % beziehen ALG 1/2, 7,56 % Rente, 5,87 %
Krankengeld, 6,01 % Unterhalt durch Ehegatten und 5,22 % Unterstützung durch
Eltern. In Abhängigkeit von Standort, Einzugsgebiet, Organisationsstruktur,
fachlichem Schwerpunkt und Fallzahl kann sich das Spektrum der jeweiligen Praxen
bzw. Zentren erheblich unterscheiden. Die hier dargestellten Befunde ergeben
sich aus den unselektiert gepoolten Daten der kooperierenden Einrichtungen.
Wo "Psychosomatische Medizin" draufsteht, ist auch "Psychosomatische Medizin" drin
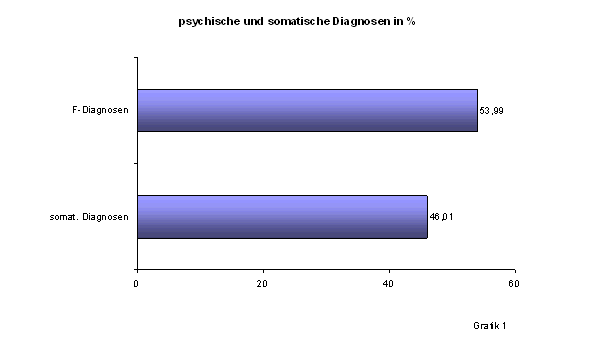
Die durchschnittliche Zahl der gestellten Diagnosen liegt bei 4,95 pro Patient. Bereits die globale Krankheitslast ist also erheblich. Die erste orientierende Durchsicht ergibt hierbei eine nahezu hälftige Aufteilung zwischen psychischen und somatischen Erkrankungen. 53,99 % der gestellten Diagnosen sind dem Kapitel F der ICD 10 zuzuordnen, 46,01 % den somatischen Kapiteln (Grafik 1). Das dokumentierte Krankheitsgeschehen ist also in der Tat im wahrsten Sinne des Wortes psycho-somatisch.
Jeder psychosomatisch Tätige weiß aus alltäglicher Praxiserfahrung, dass es sich bei den gegebenenfalls auch neben einer wie auch immer gearteten Hauptdiagnose vorliegenden seelischen und körperlichen Erkrankungen, unter denen der Patient leidet oder auch gelitten hat, in der Regel nicht um beiläufige Kollateralschäden handelt. Vielmehr haben wir es mit einem hochkomplexen, in Akzentuierung und Prägnanz während des Verlaufs häufig wechselnden interdependenten Krankheitsgeschehen zu tun, das in der Psychosomatischen Medizin mit dem Terminus "Komorbidität" kaum angemessen gefaßt werden kann. Die Beschreibung dieser Patienten als "komplex Erkrankte", im anglo-amerikanischen Schrifttum "complex medically ill patients", kommt den Erfordernissen einer hilfreichen Behandlung und zweckmäßigen Versorgung sicher wesentlich näher. Siehe hierzu auch das Heft 5/2010 dieser Zeitschrift zum Thema "Komplex Erkrankte in der Psychosomatik", insbesondere auch das Editorial von M. Neises (4).
Ein weiterer Punkt sei
hier erwähnt. Bei den dargestellten Zahlen handelt es sich nicht um rein
administrativ erfasste oder aus Statistiken entnommene Daten. Diese Diagnosen
sind Ergebnis einer persönlichen medizinischen Abklärung oder auch eines
längerfristigen Behandlungsverlaufs. Sie sind im Rahmen einer realen
Arzt-Patienten-Beziehung entstanden. Dazu gehört selbstverständlich auch die
prüfende, bewertende und integrierende Übernahme externer Befunde und
Diagnosen. Die diagnostische Erfassung der Komplexität dieses
Krankheitsgeschehens ist unmittelbarer Ausdruck der sowohl psychotherapeutischen
wie auch gleichzeitigen somatisch/medizinischen Doppelkompetenz der behandelnden
Ärzte. Es ist klar, dass auch eine angemessene und effiziente Therapie dieser
Patientenpopulation eben diese therapeutische und somatische Doppelkompetenz
braucht, sind die körperlichen Beschwerden und Krankheiten des Patienten doch
kontinuierlicher Gegenstand der therapeutischen Beziehung und bedürfen der mal
expliziten, mal hintergründigen, aber stets integriert fortlaufenden
medizinischen Beurteilung und Bewertung. Hier liegt das Alleinstellungsmerkmal
und der spezifische Versorgungsauftrag der Fachärzte für Psychosomatische
Medizin und Psychotherapie im Gesundheitswesen.
Somatische Morbidität
Im Ranking der körperlichen Krankheiten (Grafik 2) führt mit deutlichem Abstand das Kapitel M - Orthopädie.
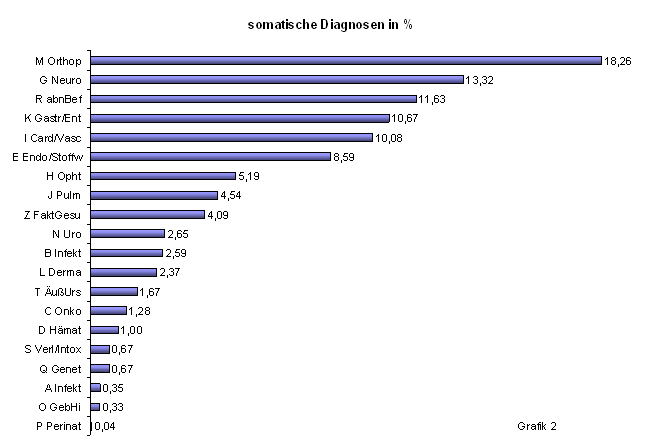
Dies steht im Einklang
mit der großen Prävalenz von Rücken- und Gelenkschmerzsyndromen in der
Bevölkerung und deckt sich mit den bekannten Arbeits- und
Erwerbsunfähigkeitsstatistiken der Kostenträger. Im weiteren folgen die
Kapitel G - Neurologie, K - Gastro-Enterologie, I - Kardiologie-Angiologie und E
- Endokrinologie/Stoffwechselerkrankungen. Die vergleichsweise häufigen
Kodierungen unter Kapitel R - abnorme Befunde entsprechen dem oft vagen,
wechselnden und schwer klassifizierbaren Charakter der Beschwerden
psychosomatischer Patienten. In jedem Fall zeigt sich ein sehr breites Spektrum
somatischer Morbidität. Bei der oben festgestellten Häufigkeit dieser
Erkrankungen in der zu versorgenden Patientenpopulation unterstreicht auch deren
Vielgestaltigkeit eindrucksvoll die besondere Bedeutung, die dem Erwerb
eingehender Kenntnisse und Erfahrungen in der somatischen Medizin im Rahmen
unserer Facharztweiterbildung zukommt.
Psychische Morbidität
Das seelische Krankheitsgeschehen nach Kapitel F der ICD 10 wird in der untersuchten Patientenpopulation mit einem Anteil 52,85 % der Diagnosen deutlich durch die unter F 4 - neurotische, Belastungs- und somatoforme Störungen zusammengefaßten Erkrankungen dominiert (Grafik 3). Psychiatrische Erkrankungen im engeren Sinne fehlen nahezu vollständig und finden sich lediglich in weit unter 1 % der Fälle.
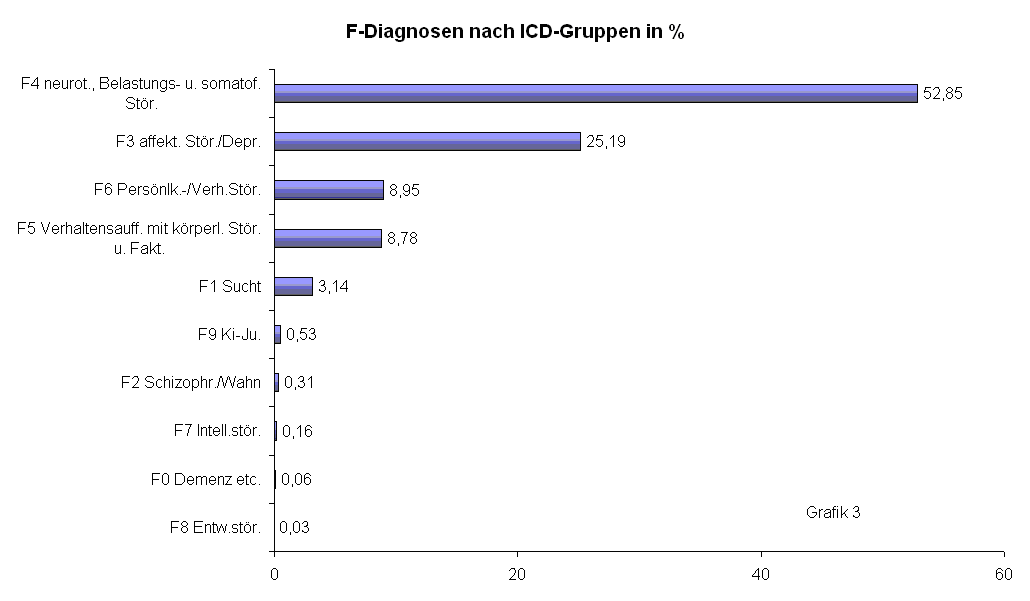
Allerdings erschwert die Systematik der ICD 10 eine angemessene Erfassung des Morbiditätsgeschehens, da einerseits die depressiven Syndrome gesondert unter F 3 geführt werden und andererseits in Kapitel F 4 so unterschiedliche Krankheitsbilder wie Angst- und Zwangserkrankungen mit den Anpassungsstörungen und somatoformen Störungen zusammengefasst sind.
Ein aufschlussreicheres Bild ergibt sich, wenn man die Erkrankungen stärker nach inhaltlichen Gesichtspunkten sortiert (Grafik 4).
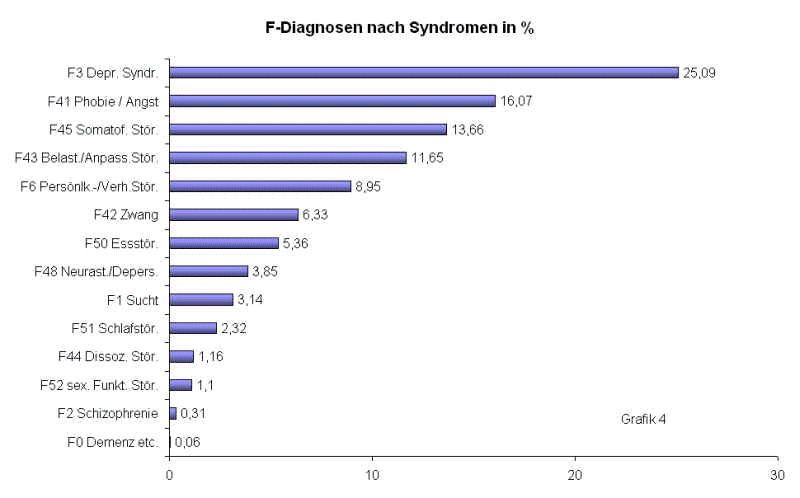
In dieser Systematik
lässt sich erkennen, dass die konventionellen psychoneurotischen
Krankheitsbilder zusammengenommen gut die Hälfte des gesamten
Krankheitsgeschehens im F-Bereich ausmachen. Depression mit 25,09 %,
Angst/Phobie mit 16,07 %, Zwang mit 6,33 % sowie die anderen und dissoziativen
Störungen mit insges. 5,01 % summieren sich auf 52,50%. Jede zweite Diagnose
betrifft also eine seelische Erkrankung mit ganz überwiegend psychosozialer
Ätiologie. Dann folgen die somatoformen Störungen mit 13,66 % und die
Anpassungs- beziehungsweise Belastungsstörungen mit 11,65 %.
Persönlichkeitsstörungen nach Kapitel F 6 stehen für knapp 9 % der
psychischen Diagnosen.
Depressive Syndrome
Depressive Syndrome stellen die größte einzelne Symptomgruppe. Die genauere Analyse ergibt folgendes Bild (Grafik 5).
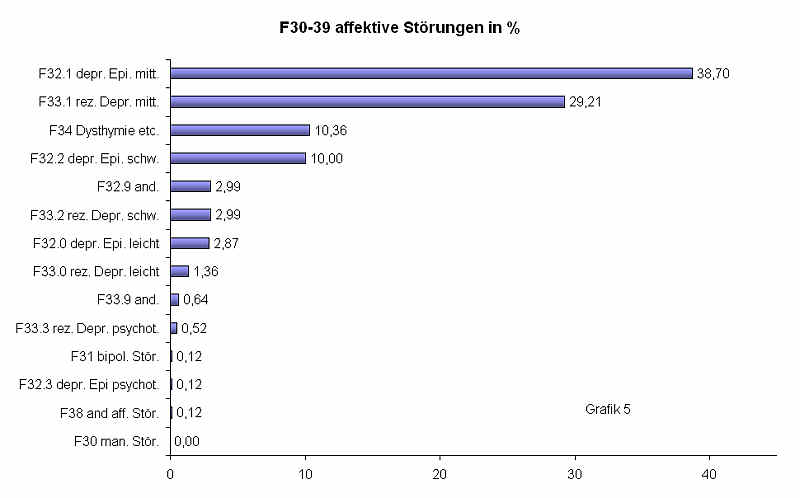
Bei weitem am häufigsten finden sich mittelschwere depressive Episoden mit 38,70 % sowie mittelschwere rezidivierende Depressionen mit 29,21 %. Anhaltende depressive Störungen im Sinne der Dysthymie liegen bei 10,36 %. Bei insgesamt 12,99 % der Fälle wurde die Diagnose einer schweren Depression gestellt. Festzustellen ist bei der Analyse der affektiven Störungen nach F 3 erneut das praktisch vollständige Fehlen psychiatrischer Morbidität im engeren Sinne. Der gesamte psychosenahe Bereich liegt deutlich unter 1 %.
Bei der deskriptiv-statistischen Zusammenstellung der Daten zu den sogenannten affektiven Störungen wird eine Reihe von gravierenden Problemen deutlich, die hier nur kurz angerissen werden sollen. Immerhin handelt es sich um Kernmorbidität unseres Fachgebietes. Auch wenn dies nicht der Ort für eine erneute Grundsatzdebatte zur ICD 10 ist, so zeigt sich doch, dass eine hohe Zahl rein phänomenologischer Kategorien nicht vor inhaltlichen Mängeln schützt.
Zunächst bleibt rätselhaft, warum Angsterkrankungen, als idealtypische Affektstörungen schlechthin, nicht zur Kategorie der "affektiven" Störungen zählen. Als besonders verhängnisvoll jedoch erweist sich die Eliminierung der Ätiologie depressiver Syndrome, weil sie zu einer substantiellen Entdifferenzierung im Krankheitsverständnis führt. Es scheint, als ob das Rad der Medizingeschichte um 150 Jahre zurückgedreht worden ist. Man stelle sich vor, dass künftig lediglich von Unterbauchschmerzensyndrom gesprochen würde, anstatt von Appenzitis, Adnexitis, Colitis oder Colon-Ca. Der Stellenwert der Diagnose Depression ist damit jedenfalls zu Gunsten einer inhaltlichen Beliebigkeit eingeschränkt und erschwert sinnvolle Aussagen im Hinblick auf Indikation und Prognose. Nicht zuletzt betrifft dies auch die umstrittene Evidenz von Psychopharmakastudien. Bisweilen drängt sich das Bild eines gigantischen Schleppnetzes auf, das im großen Ozean menschlicher Lebenswelten alles einfängt was irgendwie nach Krankheit riecht. Kamen Patienten früher mit Beschwerden wie "ich bin beruflich völlig fertig", "ich habe Bauchschmerzen", "mir zieht's im Kreuz" oder "ich komme nach meiner Scheidung nicht mehr auf die Beine", dann wird heute häufig lapidar geklagt "ich habe eine Depression".
Nicht selten ist diese allgemeine Formulierung begleitet von der Somatisierung dienenden Fantasien über eine ursächliche zerebrale Stoffwechselstörung ("chemisches Ungleichgewicht", "Botenstoffmangel"). Somatische Fixierungen dieser Art können sehr hartnäckig sein und den psychodynamischen Zugang zum Patienten erheblich erschweren. Bei manchem dieser Fälle wäre zu entscheiden, inwiefern eine Codierung als somatoforme oder Somatisierungsstörung nicht angemessener erscheint.
Auch stellt sich die Frage, ob sich hinter der Diagnose Depression nicht häufig eher eine Anpassungsstörung/Belastungsreaktion verbirgt (5) oder ob es sich möglicherweise auch um eine vollständig adäquate und notwendige, zu Unrecht pathologisierte emotionale Reaktion handelt, beispielsweise nach dem Tod eines Angehörigen oder dem Verlust des Arbeitsplatzes, wie Horwitz und Wakefield in ihrem hervorragenden Werk "The Loss of Sadness" so eindrucksvoll belegen (6). Ganz im Gegenteil wäre in solchen Situationen eben gerade das Fehlen von Trauer oder Niedergeschlagenheit als krankhaft zu bewerten. Die drastische Zunahme von Depressionsdiagnosen in den letzten 10 Jahren, also seit Einführung der ICD 10, erscheint vor diesem Hintergrund zumindest diskussionswürdig.
Die inhaltliche Sinnentleerung der Diagnose Depression steht darüber hinaus in krassem Gegensatz zu der Tatsache, dass in der Bundesrepublik Deutschland täglich Hunderte von psychotherapeutisch tätigen Ärzten und psychologischen Psychotherapeuten schlüssige Darstellungen der psychosozialen Ätiologie depressiver Erkrankungen im Rahmen des Psychotherapieantragsverfahrens vorlegen. Sie tun dies auf gesetzlicher Grundlage, deren Fundament wiederum der zeitgemäße Wissensstand ist.
Gänzlich fragwürdig wird die Nomenklatur beim Begriff der Dysthymie. Diese Diagnose ist in der ICD10 für den Sachverhalt einer neurotischen Depression vorgesehen, erfüllt aber in ihrem Schweregrad nicht einmal die Kriterien einer leichten Depression, ist also eher so etwas wie eine Befindlichkeitsstörung. Dabei läßt die Ätiologie einer Erkrankung bekanntermaßen in der Regel keinen unmittelbaren Rückschluß auf den Schweregrad zu. Lebensgeschichtlich erworbene depressive Syndrome können sich mit einem massiven Schweregrad manifestieren, psychotische Depressionen manchmal eher leicht und natürlich vice versa. Außerdem sind ausschließlich phänomenologische Beschreibungen wie leicht/mittel/schwer oder episodisch/rezidivierend wesentlich weniger relevant für die Planung einer angemessenen therapeutischen Strategie als die valide differentielle ätiologische Zuordnung zu beispielsweise einer psychosozialen Genese im Gegensatz zu einem psychotischen Prozess. Es bleibt abzuwarten, inwiefern die nächste Revision der ICD, angesichts der bekannten Interessenkonflikte und nicht immer nur medizinisch begründeten Belange, Verbesserungen bringt.
F4 neurotische, Belastungs- und somatoforme Störungen
Diese Kategorie umfasst ein enorm breites und überaus heterogenes Krankheitsspektrum, das von konventionell psychoneurotischen Erkrankungen wie Phobien/Angsterkrankungen und Zwangssyndromen über das große Gebiet der Anpassungsstörungen und Belastungsreaktionen bis weit in den somatischen Bereich zu den funktionellen somatischen Syndromen/Somatisierungsstörungen reicht. Folgt man dieser Systematik, dann ergibt sich hier, wie oben in Grafik 3 dargestellt, mit 52,85 % der gesamten F-Diagnosen der klare Schwerpunkt der Morbidität.
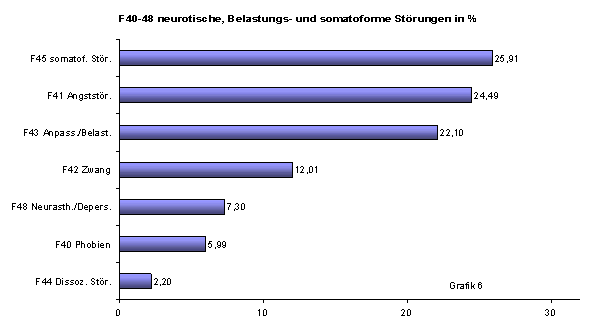
Den größten Anteil haben die somatoformen Störungen mit 25,91 %, was der epidemiologisch gesicherten hohen Prävalenz funktioneller somatischer Syndrome in der Bevölkerung entspricht (Grafik 6). Es folgen mit 24,49 % die Angststörungen, gefolgt von den Anpassungsstörungen/Belastungsreaktionen mit 22,10 %. Gleichwohl zeigt sich auch hier mit insgesamt 30,48 % ein deutliches Überwiegen der klassischen psychoneurotischen Krankheitsbilder, allein wenn man die pathogenetisch eng verwobenen phobischen und Angststörungen zusammennimmt, die Zwangserkrankungen mit 12,01 % einmal beiseite gelassen.
F 5 Verhaltensauffälligkeiten mit körperlichen Störungen und Faktoren
Bei einem Anteil von 8,78 % der F-Diagnosen insgesamt finden wir in Kapitel F 5 ein deutliches Überwiegen der Essstörungen mit nahezu 60 % der Fälle (Grafik 7).
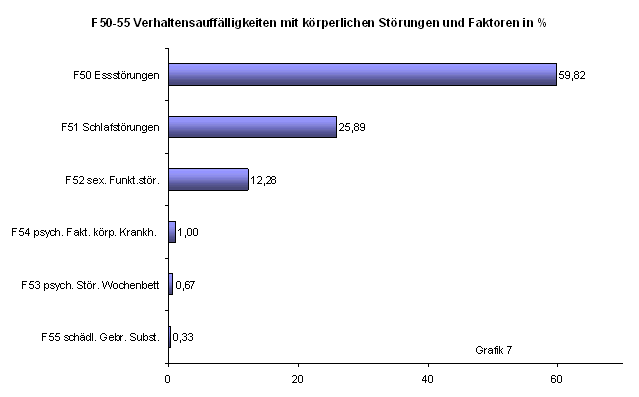
Es folgen Schlafstörungen mit 25,89 % und sexuelle Funktionsstörungen mit 12,28 %. Die übrigen Kodierungen sind in der ambulanten Versorgung quantitativ zu vernachlässigen.
F 6 Persönlichkeits- und Verhaltensstörungen
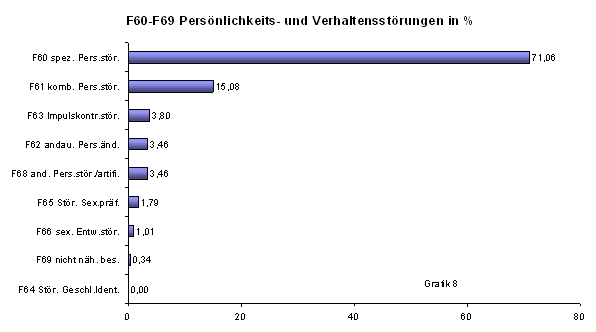
Persönlichkeits- und Verhaltensstörungen stellen mit 8,95 % unter allen F-Diagnosen die drittgrößte Gruppe. Spezifische Persönlichkeitsstörungen mit 71,06 % und kombinierte Persönlichkeitsstörungen mit 15,08 % machen mit zusammen 86,18 % bei weitem den größten Anteil aus (Grafik 8). In jedem Fall zeigt diese Prävalenz in der versorgten Population deutlich, dass Persönlichkeitsstörungen einen festen Platz im Morbiditätsspektrum der Psychosomatischen Medizin haben, auch wenn sie durchaus im Grenzbereich zur Psychiatrie liegen.
Fazit 1. Mit durchschnittlich rund 5 Diagnosen pro Fall weisen die versorgten Patienten eine erhebliche Krankheitslast auf. 2. Die Morbidität ist komplex und verteilt sich annähernd hälftig auf den psychischen und den somatischen Bereich. 3. Psychiatrische Erkrankungen im engeren Sinne werden nicht behandelt. 4. Die klassischen neurotischen Krankheitsbilder, hier an erster Stelle die depressiven Syndrome, machen gut 50% der psychischen Morbidität aus und gehören somit zur Kernmorbidität des Gebiets. 5. Persönlichkeitsstörungen als Schnittmenge mit der Psychiatrie stellen einen substantiellen Anteil der Patientenpopulation. 6. Die vorliegenden Daten belegen auch für den ambulanten Sektor die eigenständige wissenschaftlich begründete Versorgungsrealität für die Psychosomatische Medizin und Psychotherapie.
Literatur
1. Tress W. Psychosomatische Medizin und Psychotherapie. Ärztliche Psychotherapie und Psychosomatische Medizin, Heft 1 2012.
2. Hildenbrand G, Heuft G, Cuntz U. Umsetzung und (Weiter-)Entwicklung des neuen Entgeltsystems in den Kliniken für Psychosomatische Medizin. www.dgpm.de
3. Palmowski B. Tue Gutes - und sprich darüber! Zum Dokumentationssystem Psychosomatische Medizin (DSP). Ärztliche Psychotherapie und Psychosomatische Medizin, Heft 3 2009.
4. Neises M. Komplex Erkrankte in der Psychosomatik. Ärztliche Psychotherapie und Psychosomatische Medizin, Heft 5 2010
5. Senf W. Persönliche Mitteilung 2011
6. Horwitz AV, Wakefield JC: The Loss of Sadness: How Psychiatry Transformed Normal Sorrow Into Depressive Disorder. Oxford Univ Pr 2007
Statistische Auswertung
und IT-basierte Datenanalyse erfolgten unter maßgeblicher Mitwirkung von Frau
Dipl. Betriebswirtin (FH), Master of Public Health (MPH) Julia Neuwirth. Ihr sei
an dieser Stelle ganz besonders gedankt.
Korrespondenzadresse
Dr. med. Bernhard
Palmowski
DGPM - Landesverband Berlin/Brandenburg
Droysenstr. 5 10629 Berlin
Tel.: 030 324 18 44
Fax: 030 324 18 22
e-mail: info@palmowski.de